
|
||
|
|
||
|
|
Онлайн книга - Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении | Автор книги - Михаил Фоминых
Cтраница 67
Для лечения некоторых онкогематологических заболеваний уже сегодня успешно применяют терапию генно-модифицированными Т-клетками с химерными рецепторами антигена (chimeric antigen receptor T-cell, CAR-T). Преимущества этого лечения связаны с использованием и усилением естественного биологического механизма защиты организма от периодически появляющихся злокачественных клеток (иммунного противоопухолевого ответа). Суть этого метода заключается в том, что в крови человека присутствуют T-лимфоциты – клетки иммунной системы, способные идентифицировать и уничтожать другие клетки. Каждый T-лимфоцит имеет на своей поверхности рецепторы, способные связываться с антигенами на поверхности чужеродных или аномальных клеток (в том числе опухолевых). Процесс лечения выглядит следующим образом: 1. У пациента берут кровь из вены и выделяют из нее T-лимфоциты. 2. При помощи вирусов внедряют в эти клетки гены, кодирующие так называемые химерные рецепторы вместо обычных. Химерными такие рецепторы называют в честь все той же Химеры. Точно так же рецепторы модифицированных Т-лимфоцитов состоят из разных фрагментов. Эта доработка позволяет T-лимфоцитам лучше «нацеливаться» на опухолевые клетки, способствует улучшению активации и деления, а также повышает выживаемость модифицированных T-лимфоцитов. 3. Количество модифицированных T-лимфоцитов наращивается до терапевтической дозы. 4. T-лимфоциты с химерными рецепторами вводят обратно в организм пациентов. Там они запускают сильную иммунную реакцию: находят и уничтожают опухолевые бласты, содержащие на своей поверхности целевой антиген, например CD19 [149]. 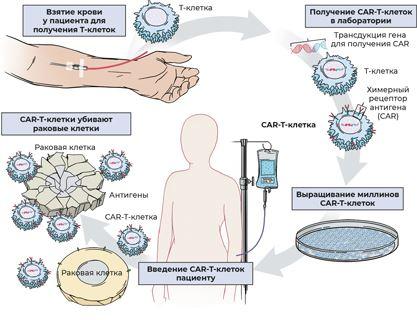
Рис. 29. Схематическое изображение процесса создания CAR-T-клеток К 2020 году были одобрены к применению два препарата, работающие по принципу CAR-T-клеточной терапии: тисагенлеклейсел (торговая марка Kymriah) от Novartis для лечения острого лимфобластного лейкоза и диффузной B-крупноклеточной лимфомы и аксикабтаген силолейсел (торговая марка Yescarta) от Gilead. Разумеется, это не лекарства, сходящие с серийного конвейера и хранящиеся на складе, в данном случае фармацевтические компании продают курс лечения персонализированным препаратом, цикл изготовления которого в случае тисагенлеклейсела занимает 22 дня. Такие высокотехнологичные препараты открывают поистине огромные возможности, в то же время пока эти методы имеют и свои недостатки, основные из которых – различные побочные эффекты, приводящие иногда даже к летальному исходу. Еще один значимый минус – заоблачная стоимость такого лечения. Например, Zolgensma от спинальной мышечной атрофии сейчас самое дорогое лекарство в мире стоимостью $2,1 миллиона. К этому списку стоит добавить недостаточный период наблюдений за последствиями использования генной терапии, приводящий к неуверенности в долговременности ее эффекта, а также опасения по поводу отдаленных негативных последствий применения таких лекарств [150]. Несмотря на это, генная терапия все больше входит в клиническую практику, и чем дальше – тем больше. Эксперты FDA прогнозируют, что уже к середине 2020-х годов это ведомство будет одобрять в год от 10 до 20 препаратов генной и клеточной терапий, что, очевидно, позволит закрыть многие неудовлетворенные потребности и даст надежду людям с ранее неизлечимыми заболеваниями [151]. У этих новых и прогрессивных методов есть потенциал, чтобы помочь при самых разных болезнях, но практически генная терапия уже проявила себя в лечении онкологических и моногенных наследственных заболеваний. И здесь кроется один из самых сложных и пока не принятых вызовов: очень часто мы просто не знаем, какие именно гены и каким образом влияют на развитие тех или иных болезней, а потому и направлено такое лечение сейчас главным образом на заболевания, генетические дефекты при которых уже локализованы исследователями, например на гемофилию, бета-талассемию и серповидноклеточную анемию. Генотерапевтические подходы находятся в самом начале пути, новые методы лечения, основанные на внедрении функциональных генов (или даже на полноценном редактировании генома), способны кардинально изменить существующие терапевтические стратегии и обеспечить эффективную помощь при многих ныне безнадежных заболеваниях. Надеюсь, мне удалось вас убедить, что открытие принципиально нового вида лечения в гематологии и онкологии всегда высоко оценивалось научным миром; именно поэтому онкология находится на переднем краю науки, и изучать ее очень интересно, ведь новые открытия в ней происходят чуть ли не каждый день. Лекарственная терапия в гематологии не ограничивается приведенными группами препаратов и названий, я описал лишь самые часто упоминаемые и эффективные. На самом деле их гораздо больше, например ингибиторы протеасом, ингибиторы деацетилаз, интерфероны, даже мышьяк (в виде триоксида мышьяка, известного алхимикам как «белый мышьяк») до сих пор используется как химиопрепарат. Глава 30
Зачем нужны клинические исследования? После того как мы детально обсудили лекарства для лечения онкологических заболеваний крови, давайте разберем, как их испытывают на людях. Все знают, что лекарства можно купить в аптеке, но далеко не все понимают, какой они проходят путь от момента создания в лаборатории до появления на аптечном прилавке. Порой этот путь занимает от 5 до 15 лет, а иногда случается так, что лекарство неэффективно уже на последних стадиях испытания, и тогда все предыдущие усилия оказываются тщетными. Полагаю, что не надо рассказывать, что стоимость такого исследования может доходить до миллиарда долларов для компании-спонсора, и это одна из причин, почему все онкологические препараты стоят так дорого. Сегодня рандомизированные клинические исследования являются основой доказательной медицины (evidence based medicine), и выбор того или иного препарата для лечения заболевания должен опираться на их результаты. Клинические исследования не являются экспериментом над людьми, это запрещено законом во всех странах. И здесь важно понимать, что все препараты с доказанной эффективностью, которые сейчас повсеместно применяются, когда-то проходили клинические исследования и в начале своего пути даже не имели названия. Участие в клинических исследованиях всегда добровольное, никто не может вас принудить к этому. И чтобы эти правила соблюдались во всем мире, исследователи и врачи в своей практике придерживаются положений двух основных документов – Хельсинкской декларации и стандарта «Надлежащая клиническая практика» (Good Clinical Practice, GCP). Это международный свод этических норм и качества научных исследований, описывающий правила разработки, проведения, ведения документации и отчетности об исследованиях, которые подразумевают участие человека в качестве испытуемого (клинические исследования). Соответствие исследования этому стандарту говорит о публичном соблюдении:
|
 Вернуться к просмотру книги
Вернуться к просмотру книги
 Перейти к Оглавлению
Перейти к Оглавлению
 Перейти к Примечанию
Перейти к Примечанию
 © 2020 pres.ru - электронная библиотека в которой можно
© 2020 pres.ru - электронная библиотека в которой можно